LES VACCINS
DÉFINITION
Un vaccin est un médicament biologique. C’est une préparation antigénique qui a pour but d’induire chez la personne ou l’animal que l’on vaccine une réponse immunitaire spécifique (anticorps spécifiques et/ou immunité cellulaire spécifique), capable de le protéger contre l’infection naturelle par l’agent pathogène ou d’en atténuer les conséquences (mémoire immunitaire).
LES DIFFÉRENTS TYPES DE VACCINS
Il existe deux grandes approches vaccinales qui reposent sur les vaccins à agents vivants atténués et sur les vaccins à antigènes inertes.
VACCINS À AGENTS VIVANTS ATTÉNUÉS
Ils sont à base de bactéries ou de virus infectieux, capables de se multiplier dans l’organisme, mais ayant perdu leur pouvoir pathogène par différents procédés (passages multiples en culture cellulaire, thermosensibilité, réarrangements géniques, délétion génétique ou mutagenèse dirigée). Ces vaccins miment l’infection naturelle et entraînent une protection immunitaire durable (une ou deux injections suffisent sans nécessité de rappels), obtenue 10 à 14 jours après la vaccination. Ils peuvent être administrés par voie intramusculaire, orale ou nasale, selon les vaccins.
La plupart de ces vaccins sont contre-indiqués chez les femmes enceintes et les personnes immunodéprimées en raison du risque de maladie infectieuse vaccinale (c’est-à-dire apparition de souches virales mutantes virulentes).
VACCINS À COMPOSÉS INERTES
Ce sont des vaccins dépourvus de tout pouvoir infectieux :
▶ vaccins à agents entiers inactivés : bactérie ou virus entiers inactivés par des procédés chimiques ou physiques ;
▶ vaccins sous-unitaires ou fragmentés : établis à partir d’un nombre restreint d’antigènes isolés et purifiés à partir de la surface des micro-organismes : polysaccharides, protéines ;
▶ vaccins à protéines recombinantes : protéines qui peuvent être organisées en pseudo-particules virales, obtenues par génie génétique ;
▶ vaccins à acides nucléiques : ARNm inclus dans une nanoparticule lipidique, ADN inclus dans le génome d’un vecteur viral non réplicatif ;
La protection immunitaire est obtenue après des administrations répétées en intramusculaire. Afin de renforcer la réponse immunitaire, ces vaccins contiennent souvent des adjuvants qui permettent d’obtenir une réponse immunitaire robuste avec des quantités moindres d’antigène. Les adjuvants sont des vésicules lipidiques, des sels d’aluminium, des liposomes, etc.
Ces vaccins, dépourvus de tout pouvoir infectieux, sont administrables chez la femme enceinte et les personnes immunodéprimées.
| Points clés Les vaccins à agents vivants atténués contiennent un agent infectieux dont le pouvoir pathogène a été supprimé. Ils sont contre-indiqués chez la femme enceinte et les personnes immunodéprimées. Les vaccins inertes peuvent être composés soit de virus entiers inactivés, soit de fragments du virus ou de la bactérie, soit de protéines virales fabriquées dans des levures ou des cellules d’insectes, soit enfin d’acides nucléiques (comme les vaccins à ARNm ou les vaccins à vecteur adénoviral). Ils sont non infectieux et nécessitent souvent des rappels tout au long de la vie. |
VACCINS À AGENTS VIVANTS ATTÉNUÉS : EXEMPLE DU ROR (ROUGEOLE-OREILLONS-RUBÉOLE)
COMPOSITION
Le ROR est un vaccin combiné rougeoleux, des oreillons et rubéoleux. Deux vaccins trivalents sont disponibles en France : M-M-RVaxPro® et Priorix®.
Les antigènes comprennent le virus de la rougeole atténué (souche Schwarz), le virus des oreillons atténué et le virus de la rubéole atténué qui sont produits tous les trois sur cultures cellulaires.
Le vaccin comprend une poudre contenue dans un flacon et un solvant (eau pour préparation injectable) contenu dans une seringue préremplie (0,5 mL). Il doit être reconstitué en ajoutant la totalité du contenu de la seringue (solvant) au flacon contenant la poudre. Le mélange est agité jusqu’à dissolution de la poudre avant d’être aspiré dans la seringue. Le vaccin doit être administré sans délai après reconstitution.
SCHÉMA VACCINAL
Le vaccin ROR est obligatoire avant l’âge de 2 ans pour tous les enfants nés à compter du 1er janvier 2018. La vaccination comprend un schéma à 2 doses :
▶ une dose à 12 mois ;
▶ une dose entre 16 et 18 mois.
La seconde dose ne constitue pas un rappel, l’immunité acquise après une première vaccination étant de longue durée. Elle constitue un rattrapage pour les enfants n’ayant pas répondu, pour un ou plusieurs des antigènes, lors de la première dose.
Un rattrapage peut être réalisé pour les adultes nés depuis 1980 et les adolescents, pour obtenir, au total, 2 doses de vaccin trivalent ROR (avec un délai minimal d’un mois entre les doses), quels que soient les antécédents vis-à-vis des trois maladies. En effet, il est important de se faire vacciner à l’âge adulte car les complications de ces maladies sont plus fréquentes chez les jeunes adultes.
Si une personne non vaccinée ou mal vaccinée est en contact d’un cas de rougeole, une dose de vaccin ROR peut lui être administrée en post-exposition. Si elle est réalisée dans les 72 heures qui suivent le contact, elle peut éviter la survenue de la maladie.
La vaccination ROR est contre-indiquée pendant la grossesse. Cette dernière doit être évitée dans le mois suivant la vaccination. Cependant, une vaccination réalisée par inadvertance chez une femme enceinte ne doit pas être un motif d’interruption de grossesse.
Recommandations particulières : ce vaccin est recommandé avant transplantation et au moins 2 ans après greffe de cellules souches hématopoïétiques (CSH), mais il est contre-indiqué après une transplantation d’organe.
| Points clés Le ROR est un vaccin à agent vivant atténué. C’est un vaccin trivalent qui protège contre la rougeole, les oreillons et la rubéole. Il fait partie des vaccinations obligatoires. Le ROR nécessite 2 injections. C’est une vaccination obligatoire qui se fait à l’âge de 12 mois puis 16–18 mois. Il est contre-indiqué chez les personnes immunodéprimées et les femmes enceintes. |
ANATOXINES : EXEMPLE DU TÉTANOS
DÉFINITION
Une anatoxine est une toxine bactérienne qui a perdu son pouvoir toxique mais qui a gardé ses propriétés immunisantes. C’est Gaston Ramon, vétérinaire de l’Institut Pasteur, qui a réussi à préparer, à partir de 1922, des vaccins à base de toxines immunisantes mais non pathogènes, grâce à la transformation de la toxine en anatoxine sous l’effet de la formolisation : les vaccins antitétanique et antidiphtérique appartiennent à ce groupe.
L’ANATOXINE TÉTANIQUE
Le tétanos est dû à une bactérie sporulée de l’environnement Clostridium tetani*. Le vaccin est préparé à partir de la toxine tétanique qui est détoxifiée par le formol et purifiée.
L’anatoxine tétanique est dosée ≥ 40 UI dans les vaccins administrés en primo-vaccination dès l’âge de 2 mois et une dose réduite (≥ 20 UI) dans les vaccins utilisés pour les rappels.
Depuis juillet 2018, le vaccin contre le tétanos (anatoxine tétanique) n’est plus disponible individuellement (monovalent), mais est combiné à d’autres vaccins : diphtérie, poliomyélite, coqueluche, méningite à Haemophilus influenzae de type b (Hib), hépatite B. Différents vaccins combinés existent : vaccin trivalent (diphtérie, tétanos, poliomyélite), quadrivalent (diphtérie, tétanos, poliomyélite, coqueluche), penta-ou hexavalent (diphtérie, tétanos, poliomyélite, coqueluche, méningite à Haemophilus influenzae de type b + hépatite B). Ces vaccins contiennent tous un adjuvant (hydroxyde d’aluminium).
Le vaccin est le seul moyen d’être protégé contre le tétanos car il n’existe pas d’immunité naturelle. Il s’administre uniquement par voie intramusculaire, dans le muscle deltoïde, ou dans la région antérolatérale de la cuisse pour les enfants de moins d’1 an.
Le schéma vaccinal est le suivant :
▶ primo-vaccination avec un vaccin combiné : primo-vaccination à 2 doses à l’âge de 2 mois et à 4 mois ;
▶ rappels ultérieurs : le calendrier vaccinal prévoit des rappels à 11 mois, 6 ans, entre 11 et 13 ans, puis chez l’adulte à 25, 45 et 65 ans ; au-delà, un rappel est proposé tous les 10 ans chez le sujet âgé.
| Points clés Le vaccin antitétanique est un vaccin inerte à base d’anatoxine, une protéine bactérienne dont le pouvoir toxique a été inactivé par le formaldéhyde. La vaccination est le seul moyen de se protéger du tétanos. Elle se fait par voir intramusculaire et nécessite des rappels tout au long de la vie. |
VACCINS PROTÉIQUES SOUS-UNITAIRES OU FRAGMENTÉS : EXEMPLE DE LA GRIPPE SAISONNIÈRE
Les vaccins protéiques sous-unitaires ou fragmentés sont des vaccins qui ne contiennent pas le virus entier mais qui sont préparés avec des antigènes de surface ou à base de virions fragmentés.
COMPOSITION
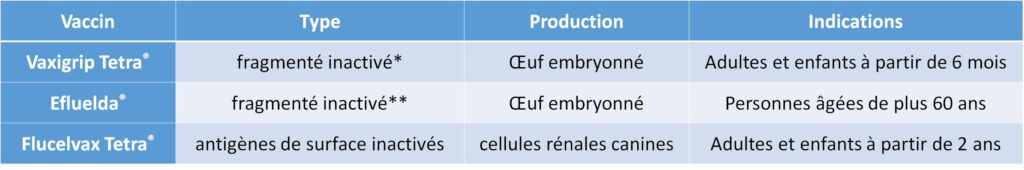
Les vaccins contre la grippe saisonnière, disponibles actuellement en France, sont des vaccins tétravalents constitués d’antigènes de surface (hémagglutinine et neuraminidase) de 4 souches de virus de la grippe : 2 souches de type A (sous-types H1N1 et H3N2) et 2 souches de type B (Yamagata et Victoria). Elles sont cultivées sur œufs embryonnés de poule provenant d’élevages sains ou sur des cultures de cellules in vitro (cellules de rein de chien) (tableau V.2.1). La production des vaccins contre la grippe se fait essentiellement en œuf embryonné de poule (figure V.2.1). Les vaccins contiennent classiquement une concentration de 15 μg des 4 antigènes grippaux. Un vaccin haute dose (Efluelda®), exclusivement développé pour les personnes âgées, contient une concentration de 60 μg des 4 antigènes grippaux.
Les vaccins contre la grippe saisonnière ne contiennent pas d’adjuvant (contrairement aux vaccins pandémiques contre la grippe H1N1 produits en 2009). Ils peuvent contenir des traces d’œuf (telles qu’ovalbumine ou protéines de poulet de par leur production dans l’œuf), de formaldéhyde, de bromure de cétyltriméthylammonium, de polysorbate 80 ou de gentamicine, qui sont utilisés lors du procédé de fabrication. Le choix des souches vaccinales est adapté chaque année en fonction des données épidémiologiques. Des recommandations sont faites tous les ans par l’Organisation mondiale de la santé (OMS) pour la saison grippale suivante (en février pour l’hémisphère nord).
Tableau V.2.1 Exemples de vaccins contre la grippe saisonnière (Flucelvax® non-disponible en France en 2021–2022).
** 60 μg d’hémagglutinine de chacune des souches
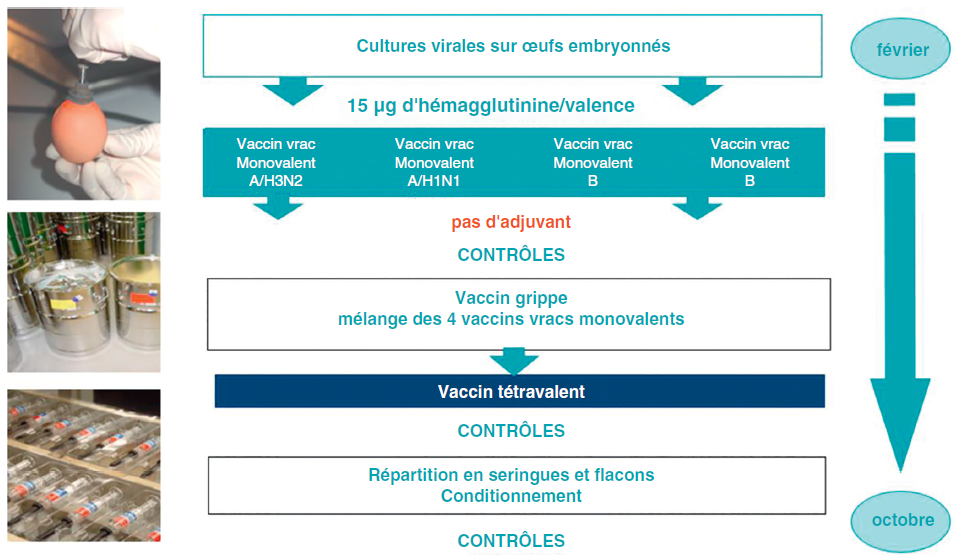
SCHÉMA VACCINAL
Les vaccins tétravalents inactivés sont injectables par voie intramusculaire (préférentiellement) ou sous-cutanée profonde. La durée de l’immunité post-vaccinale est généralement de 6 à 12 mois. Le vaccin est donc recommandé chaque année pour la population cible.
Vaxigrip Tetra® :
▶ 6 mois à 8 ans : 1 ou 2 doses* ;
▶ à partir de 9 ans : 1 dose ;
▪ 2 doses à 1 mois d’intervalle en primo-vaccination, 1 dose en rappel annuel.
Efluelda® :
▶ 65 ans et plus : 1 dose. Flucelvax Tetra® :
▶ 2 ans à < 9 ans : 1 ou 2 doses* ;
▶ 9 ans et plus : 1 dose ;
▪ 2 doses à 1 mois d’intervalle en primo-vaccination, 1 dose en rappel annuel.
Les recommandations concernant le vaccin contre les virus grippaux saisonniers peuvent évoluer en fonction des données épidémiologiques et faire l’objet de recommandations actualisées non incluses dans le calendrier vaccinal.
| Points clés Le vaccin contre la grippe saisonnière est un vaccin obtenu après purification des antigènes de surface produits à partir de virus inactivés. C’est un vaccin tétravalent qui cible les virus de la grippe de type A : une souche A/(H1N1) et une souche A/(H3N2) et de type B : B/(Victoria) et B/ (Yamagata). Sa composition est revue chaque année pour s’adapter aux souches virales circulantes. Il doit être administré annuellement. |
VACCINS PROTÉIQUES RECOMBINANTS : EXEMPLE DU VACCIN CONTRE L’HÉPATITE B
Certains vaccins protéiques sont produits par génie génétique, qui est l’ensemble des techniques qui permettent la recombinaison hors de l’organisme de gènes appartenant à des espèces différentes. Cela consiste à identifier le gène de l’agent pathogène codant la protéine immunogène, puis à l’insérer dans le génome d’une cellule animale, d’une levure, d’une bactérie ou d’un virus. Ils sont appelés vaccins protéiques recombinants.
COMPOSITION
Il est composé de l’antigène de surface du virus de l’hépatite B (Ag HBs) produit par clonage et expression du gène viral dans des levures (Saccharomyces cerevisiae) par la technique de l’ADN recombinant.
Il existe plusieurs formulations :
▶ le vaccin Engerix B® : Engerix B® 10 μg et 20 μg.
▶ le vaccin HBVaxPro® : HBVaxPro® 5 μg, 10 μg et 40 μg.
▶ le vaccin combiné hexavalent (Infanrix hexa®, Hexyon®, Vaxelis®) qui est un vaccin combiné diphtérique, tétanique, coquelucheux acellulaire, poliomyélitique et Haemophilus influenzae b, qui contient 10 μg d’Ag HBs.
Les vaccins sont tous adsorbés sur hydroxyde d’aluminium (adjuvant).
SCHÉMA VACCINAL
Le vaccin s’administre par voie intramusculaire en deux à trois injections sans nécessité de rappel ultérieur. Le vaccin est obligatoire avant l’âge de 2 ans pour tous les enfants nés à compter du 1er janvier 2018.
▶ En population générale :
▪ chez le nourrisson : 3 injections (vaccin hexavalent) à 2 mois, 4 mois et 11 mois ;
▪ vaccin autre que hexavalent : 3 injections à intervalle de 0, 1 et 6 mois.
▶ Pour les adolescents âgés de 11 à 15 ans révolus :
▪ schéma classique à trois doses : à intervalle de 0, 1 et 6 mois ;
▪ ou schéma à deux doses (Engerix B® 20μg) : à intervalle de 0 et 6 mois.
▶ Pour les nouveau-nés de mère porteuse de l’Ag HBs
▪ vaccination à la naissance selon un schéma à 3 injections (une dose à la naissance, puis à 1 et 6 mois) avec le vaccin HBVaxPro® 5 μg ou le vaccin Engerix B®10 μg ; la première dose étant associée à l’administration d’immunoglobulines anti-HBs ;
▪ un schéma à quatre doses (une dose à la naissance, puis à 1, 2 et 6 mois) est recommandé pour les enfants prématurés de moins de 32 semaines ou de poids inférieur à 2 kg.
▶ Pour certains cas particuliers :
▪ chez l’adulte, où l’obtention très rapide d’une protection vaccinale est souhaitable (personnes détenues, personnes en situation de départ imminent en zone d’endémie moyenne ou forte…), et conformément à l’AMM du vaccin Engerix B® 20 μg, un schéma accéléré peut être proposé. Il comporte l’administration en primo-vaccination de 3 doses en 21 jours (J0, J7, J21), suivies d’un rappel 12 mois après, indispensable pour assurer une protection au long cours.
| Points clés Le vaccin contre l’hépatite B est un vaccin recombinant. L’antigène HBs est produit par génie génétique dans des levures, puis purifié. Il existe seul ou combiné dans le vaccin hexavalent destiné aux nourrissons (vaccination obligatoire). Il contient de l’hydroxyde d’aluminium comme adjuvant. |
