Le virus de l’hépatite A (HAV ou VHA) est un virus ubiquitaire dont le seul réservoir est l’Homme. Nu dans le milieu extérieur, il est transmis par voie fécale-orale et est responsable d’hépatites aiguës. Il ne provoque pas d’infections chroniques.
CARACTÉRISTIQUES VIROLOGIQUES
TAXONOMIE
Famille des Picornaviridae, genre Hepatovirus, espèce Hepatovirus A. Les virions nus sont formés d’une capside icosaédrique de petite taille (30 nm). Une forme associée aux lipides, dite quasi-enveloppée, est retrouvée dans le sang des patients infectés. On distingue 6 génotypes mais un seul sérotype.
GÉNOME
Le génome du HAV est un ARN (acide ribonucléique) simple brin linéaire de polarité positive de 7 500 nucléotides. Il possède un unique cadre de lecture flanqué de régions 5′ et 3′ non codantes. L’ARN génomique est protégé en 5′ par une petite protéine virale (VPg) et se termine en 3′ par une queue poly(A). La traduction est initiée à partir d’un IRES (Internal Ribosome Entry Site) (figure III.7.1).
PROTÉINES VIRALES
La traduction de l’ARN génomique génère une polyprotéine clivée en 3 précurseurs (P1, P2, P3) puis 10 protéines par la protéase virale.
PROTÉINES STRUCTURALES
Les protéines VP0 (VP4-VP2), VP3 et VP1 s’assemblent en sous-unités puis par 5 pour former un pentamère. L’assemblage de 12 pentamères forme la capside.
PROTÉINES NON STRUCTURALES
Les protéines issues des précurseurs P2 et P3 sont non structurales et impliquées dans la réplication. Elles comprennent notamment la protéine VPg (3B) qui protège l’ARN génomique, la cystéine protéase 3C et l’ARN polymérase ARN-dépendante 3D.
TROPISME ET RÉPLICATION
Par voie digestive, les particules HAV atteignent le foie par la veine porte et infectent les hépatocytes. La pénétration dans l’hépatocyte se fait par endocytose. L’acidité de l’endosome désorganise la capside, ce qui aboutit à la libération du génome viral dans le cytoplasme de la cellule hôte.
L’ARN est traduit en une polyprotéine dont le clivage génère les protéines virales fonctionnelles. La réplication par l’ARN polymérase ARN-dépendante virale se déroule au niveau d’un réseau membranaire dérivé du réticulum endoplasmique.
Les virions quittent la cellule sans la lyser, en empruntant la voie d’exocytose. Ils sont libérés sous une forme associée aux lipides, dite quasi-enveloppée (elle ne contient pas de glycoprotéine virale). Les particules HAV libérées à partir du pôle basolatéral (sanguin) de l’hépatocyte, circulent dans le sang sous forme quasi-enveloppée.
Virus quasi-enveloppé : virus présentant deux formes de particules virales infectieuses, une forme nue et une forme associée aux lipides. La forme associée aux lipides quitte la cellule par bourgeonnement mais ne contient pas de glycoprotéine virale. C’est la forme circulante chez l’hôte infecté. La forme nue est très résistante dans le milieu extérieur et est responsable de la transmission interhumaine.
Les particules HAV libérées à partir du pôle apical (biliaire) sont décapées par les sels biliaires et les sucs digestifs et sont libérées sous forme nue dans les selles, en très grande quantité (108 à 1010 virions/g de selles).
| Points clés Le HAV est un petit virus à ARN simple brin de polarité positive. Très résistant dans l’environnement sous forme nue, il circule dans le sang sous une forme quasi-enveloppée. |
DONNÉES ÉPIDÉMIOLOGIQUES
Le HAV est très résistant dans le milieu extérieur. Le réservoir est strictement humain. On estime à 6 000 le nombre d’infections annuelles en France, dont environ un tiers sont des cas importés de zones hyperendémiques.
La contamination humaine est indirecte par ingestion d’eau ou d’aliments contaminés, ou directe par contact avec les selles d’une personne infectée (péril fécal). La transmission secondaire interhumaine est d’environ 20 %.
Dans les pays où les conditions d’hygiène sont bonnes, la circulation du virus est faible (séroprévalence < 15 %), on observe essentiellement des cas sporadiques et de petites épidémies souvent d’origine alimentaire. Des épidémies de plus grande ampleur peuvent survenir comme cela a été le cas pour les hommes ayant des relations sexuelles avec des hommes (HSH), d’où la recommandation de vaccination dans cette population.
Si le niveau d’hygiène est bas, les enfants sont infectés avant 10 ans, le plus souvent de manière asymptomatique (la séroprévalence est de 70 à 100 %). L’infection conférant une immunité à long terme, les épidémies sont rares.
Dans les pays où les conditions d’hygiène sont intermédiaires, les infections surviennent plus tard dans la vie, et sont plus souvent symptomatiques (séroprévalence de 15 à 70 %), et de grandes épidémies peuvent survenir.
| Points clés Le HAV a un réservoir strictement humain. La contamination humaine, par voie entérique, est liée au défaut d’hygiène (péril fécal). L’hépatite A sévit sous forme d’épidémies de tailles variables selon le niveau de circulation du virus (dépendant des conditions d’hygiène) et le niveau de séroprévalence de la population cible. L’hépatite A est à déclaration obligatoire en France. |
PHYSIOPATHOLOGIE ET MANIFESTATIONS CLINIQUES
Le risque de forme symptomatique d’hépatite A augmente avec l’âge. Les formes asymptomatiques ou anictériques représentent 90 à 95 % des cas chez l’enfant ; 25 à 50 % des cas chez l’adulte.
HÉPATITE A AIGUË
L’hépatite A est une maladie d’incubation longue, mais la plus courte des hépatites virales : 30 jours en moyenne (2–8 semaines).
Surviennent alors des symptômes non spécifiques : asthénie, anorexie, vomissements, prurit, selles décolorées, puis l’hépatite biologique qui se caractérise par une cytolyse importante avec augmentation des transaminases de souvent plus de 10 fois la normale (ALAT [alanine aminotransférase] > ASAT [aspartate aminotransférase]). L’ictère est présent dans 75 % des formes symptomatiques. L’évolution est spontanément favorable en quelques semaines et l’hépatite ne dure pas plus de 6 mois (pas de forme chronique). L’asthénie peut être durable.
HÉPATITE A AIGUË SÉVÈRE
Des formes cholestatiques ou avec rechute sont observées dans 3 à 20 % des cas.
L’hépatite fulminante avec insuffisance hépatocellulaire (taux de prothrombine < 20–50 %) et signes neurologiques d’insuffisance hépatique est rare : < 0.5 %.
Ces formes ne résultent pas de la destruction des hépatocytes par le virus mais des réponses immunitaires innées et adaptatives de l’hôte contre les hépatocytes infectés.
| Points clés L’hépatite A est une maladie d’incubation longue. Les formes symptomatiques sont associées à une hépatite biologique avec augmentation des transaminases. Il n’y a pas de forme chronique. L’hépatite fulminante est observée dans moins de 0,5 % de cas. |
DIAGNOSTIC
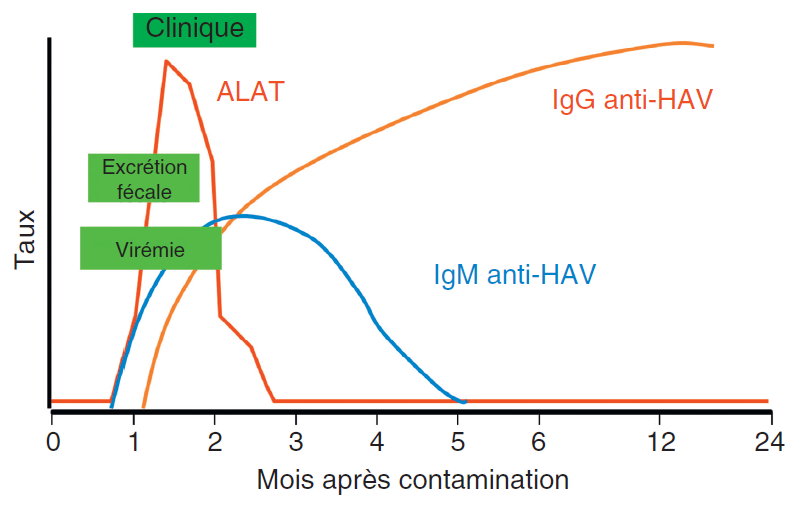
Le diagnostic prend en compte des éléments cliniques (ictère) et biologiques (cytolyse hépatique avec augmentation des ALAT, marqueurs de sévérité dont la bilirubinémie et un taux de prothrombine et de facteur V diminués). La cinétique des marqueurs spécifiques est représentée sur la figure III.7.1.
DIAGNOSTIC INDIRECT
Toute hépatite aiguë doit faire évoquer ou rechercher l’hépatite A. Le diagnostic repose sur la détection des IgM (immunoglobuline M) anti-HAV. Test très spécifique en cas de symptomatologie aiguë avec cytolyse, il est à répéter en cas de résultat négatif et de forte suspicion clinique.
La recherche d’une immunité contre le HAV est réalisée par la recherche des IgG anti-HAV dans le sérum. Celles-ci persistent à très long terme et confèrent une immunité protectrice contre l’infection. Leur positivité ne permet pas de différencier une immunité post-infectieuse ou post-vaccinale.
DIAGNOSTIC DIRECT
L’ARN viral peut être recherché par RT-PCR (Reverse Transcriptase-Polymerase Chain Reaction) en temps réel sur sérum ou selles mais la recherche des IgM peut être suffisante au niveau diagnostic en cas d’hépatite aiguë. Elle peut être réalisée à visée épidémiologique, ainsi que le génotypage, lors d’enquêtes épidémiologiques à la recherche de sources de contamination (aliment, eau, cluster de contamination…).
La recherche de l’ARN HAV est systématiquement réalisée pour la qualification des dons de selles pour transplantation de microbiote fécal.
| Points clés Les IgM anti-HAV sont le principal marqueur de l’hépatite A aiguë. Les IgG anti-HAV permettent de statuer sur l’immunité contre le HAV, sans différencier une immunité post-infectieuse ou post-vaccinale. La recherche de l’ARN HAV plasmatique est possible. |
TRAITEMENT
Pas de traitement antiviral spécifique.
Le traitement est symptomatique, associé à des mesures complémentaires : repos, diète, élimination des traitements et aliments hépatotoxiques (alcool…).
La transplantation hépatique en urgence est indiquée en cas d’hépatite fulminante.
PRÉVENTION
Le respect des règles d’hygiène universelles et l’amélioration des conditions sanitaires sont des mesures non spécifiques de prévention de l’hépatite A.
La déclaration obligatoire permet d’enquêter autour d’un cas (sujet IgM HAV+) et de casser la chaîne de transmission.
La prévention spécifique fait appel au vaccin dont les caractéristiques et indications sont présentées dans le tableau III.7.1. Il confère une immunité à long terme (≥ 10 ans). Il existe des formulations combinées avec le vaccin contre l’hépatite B.
Tableau III.7.1 Caractéristique, schéma vaccinal et indications de la vaccination hépatite A.

| Points clés Le traitement de l’hépatite A est symptomatique. L’hépatite fulminante requiert une greffe de foie en urgence. La prévention de l’hépatite A implique le respect des mesures d’hygiène et l’amélioration des conditions sanitaires. Le vaccin inactivé confère une immunité à long terme. |
