CARACTÉRISTIQUES BACTÉRIOLOGIQUES
TAXONOMIE
Le genre Chlamydia appartient à la famille des Chlamydiaceae. L’espèce Chlamydia trachomatis comprend 19 sérovars ou génovars (classification équivalente) notés principalement de A à K.
MORPHOLOGIE, CARACTÈRES CULTURAUX ET D’IDENTIFICATION
C. trachomatis est une bactérie intracellulaire obligatoire de petite taille (petit génome < 1 Mpb).
La bactérie n’est pas colorable par la coloration de Gram. Elle présente un tropisme pour les cellules épithéliales (au niveau urogénital ou oculaire).
C. trachomatis ne se cultive pas sur milieu artificiel gélosé. L’obtention d’une culture est possible in vitro sur modèle cellulaire, méthode non utilisée en routine.
CYCLE DE MULTIPLICATION
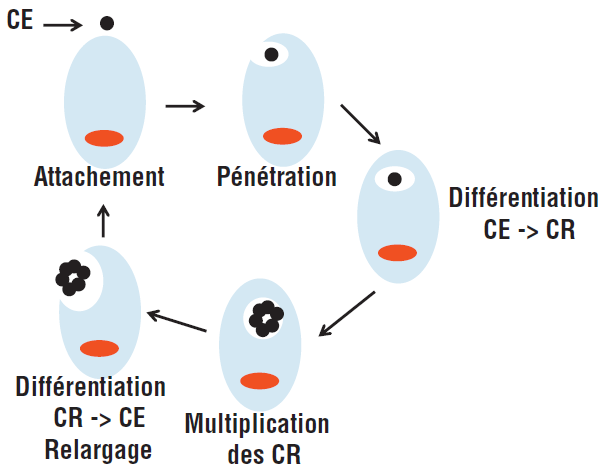
Le cycle de multiplication de C. trachomatis est intracellulaire et dure 48 à 72 h dans une cellule épithéliale (urogénitale ou oculaire) (figure II.2.1).
C. trachomatis existe sous deux formes :
▶ le corps élémentaire (CE), adapté à la vie extracellulaire : forme infectieuse, incapable de se répliquer ;
▶ le corps réticulé (CR), adapté au milieu intracellulaire : non infectieux, capable de se multiplier dans le cytoplasme des cellules infectées.
| Points clés ● Chlamydia trachomatis est une bactérie à multiplication intracellulaire obligatoire. ● Chlamydia trachomatis n’est pas colorable par la coloration de Gram et ne se cultive pas sur milieu artificiel gélosé. ● Elle présente un tropisme pour les cellules épithéliales au niveau oculaire et urogénital. |
DONNÉES ÉPIDÉMIOLOGIQUES
▶ C. trachomatis (génovars D à K) est la 1re cause d’infection sexuellement transmissible (IST) bactérienne en Europe, en Amérique latine et aux États-Unis. Le nombre de personnes diagnostiquées pour une infection à C. trachomatis en France est estimé entre 250 000 et 300 000 cas en 2016.
▶ Les tranches d’âge les plus touchées sont les 15–24 ans chez les femmes et 20-29 ans chez les hommes.
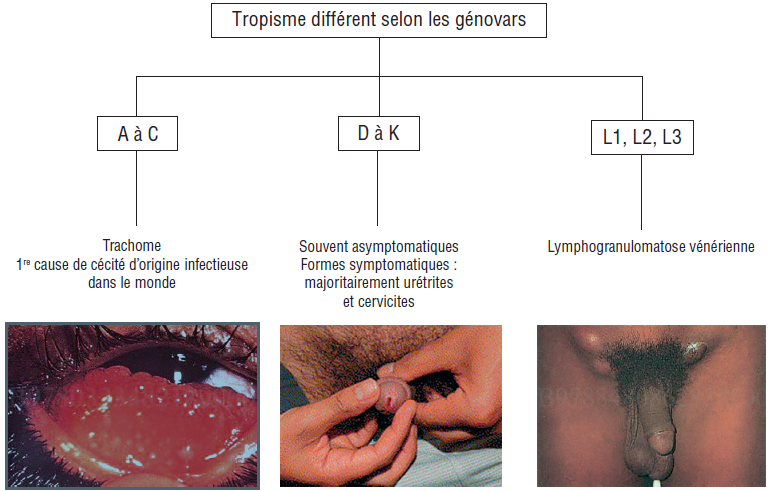
▶ La lymphogranulomatose vénérienne ou LGV (génovars L1 à L3) touche quasi exclusivement les hommes ayant des relations sexuelles avec des hommes (HSH), avec un taux de co-infection par le HIV élevé (54 % en 2018, données Santé publique France).
▶ Le trachome (génovars A à C) est un problème de santé publique dans de nombreux pays en développement où il constitue la principale cause de déficience visuelle ou de cécité d’origine infectieuse (environ 1,9 million de personnes touchées en 2019 d’après l’OMS). L’infection se transmet par contact entre les personnes (mains, vêtements, draps) et par les mouches ayant été en contact avec des sécrétions nasales ou oculaires contaminées.
PHYSIOPATHOLOGIE ET MANIFESTATIONS CLINIQUES
HABITAT
▶ C. trachomatis est une bactérie dont le réservoir est strictement humain.
▶ Elle est retrouvée dans les cellules épithéliales notamment au niveau génital, rectal, et oculaire.
PHYSIOPATHOLOGIE
▶ Les voies de contamination sont en rapport avec l’exposition aux sécrétions contaminées : génitales, rectales, pharyngées et, dans de rares cas, conjonctivales chez les nouveau-nés par exposition aux sécrétions vaginales lors de l’accouchement.
▶ La période d’incubation est plus longue que celle observée avec Neisseria gonorrhoeae puisque les symptômes peuvent apparaître jusqu’à 2 à 3 semaines après le rapport sexuel contaminant.
▶ L’inflammation provoquée par cette bactérie conduit à une fibrose, à l’origine des complications retrouvées au cours de l’infection.
PRINCIPALES MANIFESTATIONS CLINIQUES
Les présentations cliniques sont variables en fonction des génovars impliqués (figure II.2.2) :
▶ IST dues aux génovars D à K :
▪ nombreuses formes asymptomatiques ou paucisymptomatiques à l’origine d’un réservoir chez les porteurs qui contribuent à la transmission de cette IST (au moins 90 % de formes asymptomatiques chez les femmes) ;
▪ présentation des formes symptomatiques chez l’homme :
– l’urétrite chez l’homme est essentiellement objectivée par un écoulement urétral séreux (différent de celui observé pour l’urétrite gonococcique) accompagné d’importantes brûlures lors de la miction ;
– les ano-rectites sont essentiellement observées chez les HSH ;
– complications chez l’homme : les principales complications locorégionales sont représentées par des épididymites (testicules enflés et/ou douloureux), ou des prostatites ;
▪ présentation des formes symptomatiques chez la femme :
– l’urétrite et la cervicite sont objectivées par des écoulements séreux, des pertes vaginales anormales… ;
– complications hautes chez la femme : une infection non traitée peut se propager par voie ascendante avec atteinte de l’utérus (endométrite), des trompes (salpingite), des ovaires et se traduire par une maladie inflammatoire pelvienne avec douleurs abdominales, du bas du dos, des douleurs pendant les rapports sexuels (dyspareunie), voire des saignements après les rapports sexuels et entre les règles, et de la fièvre…
– des périhépatites (syndrome de Fitz-Hugh-Curtis) peuvent également être observées ;
– conséquences à long terme : stérilité, des douleurs pelviennes chroniques et un risque accru de grossesse extra-utérine (GEU) ;
▪ transmission materno-foetale : les femmes enceintes porteuses de C. trachomatis peuvent transmettre la bactérie au moment de l’accouchement : conjonctivite à inclusion (le plus fréquent) ou une pneumopathie néonatale ;
▪ des arthrites réactionnelles sont possibles dans les deux sexes (syndrome oculo-urétro-synovial de Fiessinger-Leroy-Reiter) ;
▶ la lymphogranulomatose vénérienne (LGV) due aux génovars L est caractérisée par des ulcérations de localisation génitale, rectale ou oropharyngée, accompagnées d’adénopathies locorégionales ;
▶ le trachome dû aux génovars A à C, responsable de kératoconjonctivites, est responsable de déficience visuelle et de cécité dans les pays à ressources limitées.
| Points clés ● Chlamydia trachomatis est la principale bactérie responsable d’infection sexuellement transmissible. ● L’infection sexuellement transmissible due aux génovars D à K de C. trachomatis touche les sujets jeunes. ● Elle est souvent asymptomatique, notamment chez la femme. ● Elle est souvent révélée par les complications, telles que les GEU et la stérilité féminine. |
DIAGNOSTIC
DIAGNOSTIC DIRECT
▶ Bactérie intracellulaire stricte, non cultivable sur milieux de culture de bactériologie.
▶ Non colorable au Gram.
▶ Dépistage et diagnostic par PCR (amplification génique).
▶ Peut être réalisé à partir de divers prélèvements :
▪ dépistage (patients asymptomatiques) sur 1er jet urinaire et auto-prélèvement vaginal (meilleure sensibilité chez la femme) ;
▪ diagnostic des formes symptomatiques : sur 1er jet urinaire, prélèvement urétral, prélèvement cervical, anal, vaginal, conjonctival, oropharyngé…
▶ PCR généralement couplée avec la détection d’un (en ce cas Neisseria gonorrhoeae) ou plusieurs agents infectieux responsables d’IST (approches de PCR multiplex dites syndromiques).
DIAGNOSTIC INDIRECT
La sérologie n’est pas contributive pour le diagnostic d’infection urogénitale basse aiguë (urétrite et cervicite). Le sérodiagnostic a une indication seulement pour le diagnostic des complications hautes (salpingite, péri-hépatite, épididymite), lorsque le diagnostic direct est négatif.
| Points clés ● Le dépistage et le diagnostic de l’infection à C. trachomatis sont réalisés par PCR. ● La PCR pour recherche de C. trachomatis est couplée à celle d’autres agents d’IST, notamment Neisseria gonorrhoeae. |
TRAITEMENT
Il fait appel à des antibiotiques à diffusion intracellulaire. Les bêta-lactamines ne sont pas utilisées.
▶ Traitements courts pour les urétrites et cervicites non compliquées à C. trachomatis :
▪ azithromycine en dose unique per os ou doxycycline per os pendant 7 jours.
▪ le traitement antibiotique probabiliste des urétrites et cervicites associe un traitement antigonococcique (ceftriaxone IM, dose unique) ;
▪ préconiser des rapports protégés pendant 7 jours après un traitement en dose unique ou jusqu’à la fin du traitement en plusieurs doses, et jusqu’à disparition des symptômes.
▶ Traitements prolongés :
▪ la durée du traitement doit être prolongée dans le cas d’une LGV et d’un trachome mais aussi dans la prise en charge des complications hautes ou systémiques.
▪ le traitement fait appel à la doxycycline per os pendant 2 à 3 semaines.
Un contrôle de la guérison microbiologique est recommandé 3 mois après la fin du traitement.
PRÉVENTION
▶ Rapports sexuels protégés (préservatifs).
▶ En cas de dépistage positif, dépistage et traitement des partenaires sexuels.
▶ Diagnostic et/ou dépistage des autres agents infectieux responsables d’IST dont les infections par les virus de l’immunodéficience humaine et des hépatites virales.
▶ Prévention HBV et HPV par la vaccination des personnes à risque.
▶ Depuis 2018, la HAS recommande un dépistage systématique de C. trachomatis chez toutes les femmes sexuellement actives de 15 à 25 ans y compris les femmes enceintes, et un dépistage ciblé des populations présentant des facteurs de risque, notamment en CeGIDD (Centre gratuit d’information, de dépistage et de diagnostic des infections sexuellement transmissibles).
La HAS recommande un dépistage ciblé pour :
▶ les hommes sexuellement actifs, présentant des facteurs de risque, quel que soit l’âge ;
▶ les femmes sexuellement actives de plus de 25 ans présentant des facteurs de risque ;
▶ les femmes enceintes consultant pour une IVG, sans limite d’âge.
Les facteurs de risque répertoriés par la Haute Autorité de santé (HAS) sont les partenaires multiples (au moins deux partenaires dans l’année), le changement de partenaire récent, les individus ou partenaires diagnostiqués avec une autre IST (Neisseria gonorrhoeae, syphilis, HIV, Mycoplasma genitalium), les antécédents d’IST, les HSH, les personnes en situation de prostitution, ou les victimes d’un viol.
| Points clés ● Le traitement fait appel à des antibiotiques à bonne diffusion intracellulaire (doxycycline, azithromycine). ● La prévention repose essentiellement sur l’utilisation du préservatif. ● Un dépistage systématique des femmes de 15 à 25 ans et des populations à risque est recommandé par la HAS, en vue de prévenir la transmission et les complications de cette infection. |
