Streptococcus pyogenes (ou streptocoque bêtahémolytique du groupe A), est une bactérie pathogène strictement humaine responsable d’angines érythémateuses ou érythémato-pultacées et de la scarlatine, mais également d’infections suppuratives locales (infections de la peau et des tissus mous) ou généralisées et de complications post-infectieuses non suppuratives.
CARACTÉRISTIQUES BACTÉRIOLOGIQUES
TAXONOMIE
S. pyogenes appartient à la famille des Streptococcaceae et au genre Streptococcus.
MORPHOLOGIE, CARACTÈRES CULTURAUX ET D’IDENTIFICATION
Les bactéries de l’espèce S. pyogenes sont des cocci à Gram positif, immobiles et asporulés, généralement groupés en longues chaînes (« colliers de perles »).
Bactérie exigeante, sa culture sera obtenue sur gélose au sang. Bactérie anaérobie aéro-tolérante. Sur gélose au sang, les colonies sont petites, grisâtres, entourées d’une large zone d’hémolyse totale (bêtahémolyse).
Comme tous les streptocoques, S. pyogenes ne possède pas de catalase.
L’identification de S. pyogenes au sein des streptocoques bêtahémolytiques repose sur le sérogroupage de Lancefield, c’est-à-dire sur la mise en évidence d’un polyoside C de la paroi du groupe A.
FACTEURS DE VIRULENCE
La pathogénicité de S. pyogenes et la diversité des manifestations cliniques sont liées à ses nombreux facteurs de virulence dont :
▶ la protéine M (adhérence), codée par les gènes emm, dont la caractérisation permet le génotypage des souches ;
▶ des hyaluronidases, streptodornases (DNase), streptokinases, streptolysines O (= hémolysines) (facteurs d’invasion tissulaire) ;
▶ des exotoxines à activité superantigéniques dont les toxines érythrogènes SpeA, SpeC… (streptococcal pyrogenic exotoxins, responsables de l’éruption cutanée de la scarlatine), la protéine SSA pour streptococcal superantigen.
| Points clés ● Streptococcus pyogenes, aussi appelé streptocoque du groupe A, est un pathogène strictement humain. ● S. pyogenes est une bactérie invasive et toxinogène présentant de nombreux facteurs de virulence dont la protéine de surface M, une capsule et des exotoxines superantigéniques. |
DONNÉES ÉPIDÉMIOLOGIQUES
S. pyogenes est responsable de 25 à 40 % des angines érythémateuses et érythémato-pultacées chez l’enfant, et de 10 à 25 % des angines de l’adulte. Cette bactérie a également un fort potentiel épidémique.
Les complications post-streptococciques sont encore fréquentes dans les pays à ressources limitées mais ont quasiment disparu en France.
PHYSIOPATHOLOGIE ET MANIFESTATIONS CLINIQUES
HABITAT
S. pyogenes est une bactérie strictement humaine à réservoir essentiellement pharyngé (bien que ne faisant pas partie du microbiote commensal oropharyngé).
PHYSIOPATHOLOGIE
La transmission est interhumaine, elle se fait par voie aérienne ou par contact direct ou indirect avec un patient symptomatique ou un porteur sain. Certaines manifestations invasives sont toutefois associées à une porte d’entrée traumatique (érysipèle associé à un ulcère de jambe, une plaie ou à un intertrigo inter-orteils).
Les principales étapes de la physiopathologie sont alors une phase d’adhérence, une invasion des cellules épithéliales des muqueuses, une dissémination dans les tissus sous-jacents et un échappement aux défenses immunitaires de l’hôte.
Les toxines à activité superantigénique sont responsables du choc toxique streptococcique ; ce dernier fait souvent suite à une infection cutanée ou sous-cutanée.
Les manifestations post-streptococciques sont des manifestations inflammatoires (aseptiques) qui seraient liées à une réaction auto-immune. Ces manifestations font suite, le plus souvent, à une infection pharyngée non ou mal soignée (15 à 20 jours après) mais peuvent également faire suite à une infection initiale cutanée.
PRINCIPALES MANIFESTATIONS CLINIQUES (TABLEAU II.18.1)
Tableau II.18.1 Principales manifestations cliniques associées aux infections dues à S. pyogenes.

FACTEURS DE RISQUE
▶ Le facteur de risque principal des angines érythémateuses et érythémato-pultacées est l’âge (5 à 15 ans).
▶ Les facteurs de risques des infections invasives sont l’âge (supérieur à 65 ans), la présence de lésions cutanées (varicelle, toxicomanie intraveineuse…), une pathologie chronique (diabète, insuffisance cardiaque, cancer…) ou un traitement à base de corticoïdes.
▶ Les facteurs de risque des complications post-streptococciques sont les angines à S. pyogenes à répétition, des antécédents de RAA (rhumatisme articulaire aigu), un âge compris entre 5 et 25 ans, un séjour en zone endémique de RAA (Afrique, DOM-TOM), une précarité sociale et des facteurs génétiques (HLA) de l’hôte. Certains génotypes emm (protéine M) sont particulièrement associés à ces complications.
DIAGNOSTIC
Le diagnostic des infections dues à S. pyogenes peut être uniquement clinique dans certains cas comme par exemple en présence d’une éruption caractéristique de la scarlatine.
Néanmoins, la bactérie peut être mise en évidence dans divers échantillons biologiques selon la présentation clinique (sécrétions ou biopsies cutanées, sang…).
DIAGNOSTIC DIRECT
EXAMEN DIRECT
À l’examen microscopique, S. pyogenes est présent sous la forme de cocci à Gram positif disposés en chaînettes.
CULTURE ET IDENTIFICATION
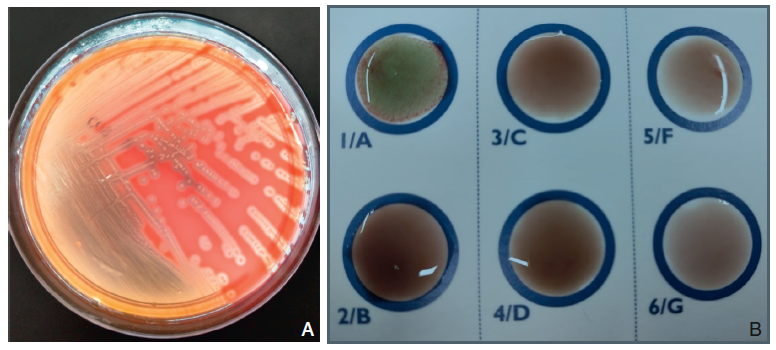
Sur gélose au sang, les colonies sont petites, grisâtres, entourées d’une zone de bêtahémolyse (figure II.18.1a).
L’identification est réalisée par spectrométrie de masse MALDI-TOF (Matrix Assisted Laser Desorption Ionisation/Time of Flight). L’identification de S. pyogenes au sein des streptocoques β-hémolytiques repose sur le sérogroupage de Lancefield, c’est-à-dire sur la mise en évidence d’un polyoside C de la paroi du groupe A (figure II.18.1b).
AUTRES MÉTHODES : TEST RAPIDE D’ORIENTATION DIAGNOSTIQUE (TROD)
Face à une angine érythémateuse ou érythémato-pultacée, l’examen clinique ne permet pas de différencier une étiologie virale ou bactérienne. Le TROD est un test immunochromatographique réalisé à partir d’un écouvillonnage amygdalien et mettant en évidence le polyoside C du groupe A. Le score de Mac Isaac (prenant en compte la température corporelle > à 38 °C, l’absence de toux, une ou plusieurs adénopathies cervicales douloureuses, le volume des amygdales et l’âge) aide à l’orientation vers une angine à S. pyogenes et à la réalisation d’un TROD chez l’adulte.
DIAGNOSTIC INDIRECT OU SÉRODIAGNOSTIC DES COMPLICATIONS POST-STREPTOCOCCIQUES
Les anticorps antistreptolysine O (ASLO) peuvent être quantifiés pour confirmer un diagnostic clinique de RAA. Ceux-ci n’étant augmentés que dans 80 % des cas, d’autres anticorps peuvent être recherchés : anticorps antistreptokinase, anti-DNase.
| Points clés ● Selon l’infection, le diagnostic peut être uniquement clinique (scarlatine par exemple) ou bactério-clinique. ● Le diagnostic bactériologique est le plus souvent direct (basé sur la culture de S. pyogenes ou, pour les angines érythémateuses et érythémato-pultacées, sur un test rapide d’orientation diagnostique ou TROD). ● Les souches de S. pyogenes ont en commun un antigène polyosidique de paroi (ou polyoside C) de groupe A. ● L’utilisation de TROD dans un contexte d’angine érythémateuse ou érythémato-pultacée est recommandée. |
SENSIBILITÉ AUX ANTIBIOTIQUES ET ANTIBIOGRAMME
Aucune souche de S. pyogenes résistante aux bêta-lactamines (ou aux glycopeptides) n’a été décrite à ce jour.
La résistance aux macrolides est rare (< 5 % des souches). Comme tous les streptocoques, S. pyogenes est naturellement résistant à bas niveau aux aminosides par défaut de pénétration dans la bactérie ; l’association entre un aminoside et une pénicilline reste toutefois synergique en l’absence d’acquisition de résistance additionnelle.
L’antibiogramme doit être réalisé par la méthode de diffusion en milieu gélosé sur milieu de Mueller-Hinton au sang et incubé en atmosphère enrichie en CO2 (5 %).
| Points clés ● S. pyogenes reste très sensible aux pénicillines et aux macrolides. |
TRAITEMENT
L’amoxicilline est le traitement de référence. Les macrolides et apparentés (MLS pour macrolides-lincosamides-streptogramines) ont leur place en cas d’allergie des patients aux bêta-lactamines.
INFECTIONS INVASIVES
L’amoxicilline reste le traitement de référence et sera administré par voie intraveineuse à des posologies souvent élevées selon le site de l’infection.
COMPLICATIONS POST-STREPTOCOCCIQUES
Le traitement est essentiellement symptomatique (repos, traitement anti-inflammatoire pour le RAA, régime désodé pour la GNA (glomérulonéphrite aiguë) par exemple). Une antibiothérapie, si elle est envisagée, ne servira qu’à éradiquer un éventuel portage de S. pyogenes au niveau pharyngé.
PRÉVENTION
Il n’y a pas de vaccin.
▶ Prévention des infections dues à S. pyogenes dans l’entourage d’un cas :
– une éviction est recommandée en cas d’angine ou de scarlatine (2 jours après le début de l’antibiothérapie efficace), ainsi qu’en cas d’impétigo avec des lésions étendues ;
– une antibioprophylaxie sera envisagée pour les personnes à risque d’infection invasive dans l’entourage proche d’un patient.
▶ Prévention des complications post-streptococciques : Ces complications sont prévenues l’antibiothérapie systématique des angines pour lesquelles le TROD aura été positif.
| Points clés ● Il n’existe pas de vaccin. ● Le traitement de 1re intention est, dans la plupart des cas et en l’absence d’allergie, l’amoxicilline. ● Le risque d’acquisition d’une souche de streptocoque du groupe A augmentant avec la proximité et la durée des contacts avec un patient, des mesures d’éviction des patients et une prise en charge des contacts proches (surveillance ou antibioprophylaxie selon les cas) sont recommandées. ● Le respect de l’arbre décisionnel de la prise en charge des angines érythémateuses et érythémato-pultacées (TROD, score de Mac Isaac, antibiothérapie) permet de prévenir les complications post-streptococciques chez les patients atteints, mais contribue aussi à limiter la dissémination de S. pyogenes. |
