Bactérie aéro-anaérobie facultative la plus abondante du microbiote digestif de l’Homme (également présente chez les mammifères et les oiseaux), E. coli est un pathogène opportuniste impliqué dans des infections intestinales et extra-intestinales, au premier plan desquelles se trouvent les infections urinaires.
CARACTÉRISTIQUES BACTÉRIOLOGIQUES
TAXONOMIE
E. coli appartient à l’ordre des Enterobacterales, famille Enterobacteriaceae ou entérobactéries.
MORPHOLOGIE ET AUTRES CARACTÉRISTIQUES BACTÉRIOLOGIQUES GÉNÉRALES
▶ Bacille à Gram négatif (BGN) droit, mobile (flagelles péritriches), aéro-anaérobie facultatif.
▶ Classification basée sur :
▪ les antigènes somatiques (O), flagellaires (H) et capsulaires (K) présents et définissant le sérotype (exemple : E. coli O157 : H7, E. coli K1) ;
▪ les facteurs de virulence que possède la souche, définissant le pathotype ou pathovar (exemple : E. coli entéro-hémorragique).
FACTEURS DE VIRULENCE
E. coli possède des facteurs de virulence communs à différentes bactéries : sidérophores, hémolysines, lipide A (endotoxine) du lipopolysaccharide (LPS) bactérien et, selon la souche, des facteurs spécifiques :
▶ souches uropathogènes : facteurs d’adhérence aux muqueuses : pili de type 1, pili de type P ou PAP (pili associés aux pyélonéphrites), fimbriæ, protéines de surface ;
▶ souches entéropathogènes : facteurs de virulence variés : facteurs d’adhésion auxquels s’ajoutent des facteurs de virulence dépendant de la variété pathogène ou entéropathovar :
▪ E. coli entéropathogène (ECEP) : facteur d’attachement-effacement ou intimine codée par le gène eae à l’origine de phénomènes de polymérisation de l’actine et de l’effacement des microvillosités de la bordure en brosse et pili BFP (bundle- forming pili) à l’origine de la formation de piédestaux ;
▪ E. coli entérotoxinogène (ECET) : production de toxines : thermostable (ST) et thermolabile (LT) ;
▪ E. coli entérohémorragique (ECEH) : intimine, shigatoxines également appelées vérotoxines 1 et 2 (codées par les gènes stx1 et stx2) ; de nombreux sérotypes d’ECEH sont décrits dont O157:H7 ;
▪ E. coli entéro-invasif (ECEI) (proche des shigelles) : invasine Ipa ;
▪ E. coli entéro-agrégatif (ECEA) : fimbriae d’adhésion et d’agrégation (AAF) entraînant la formation d’agrégats bactériens au sein d’un biofilm à la surface des cellules, entérotoxine thermostable EAST-1 ;
▪ E. coli à adhérence diffuse (ECAD) : adhésines ;
▶ souches responsables de méningite néonatale : capsule polysaccharidique.
| Points clés ● Bacille à Gram négatif de la famille des entérobactéries. ● Espèce aéro-anaérobie la plus fréquente du tube digestif de l’Homme. ● Facteurs de virulence variés rendant compte de la diversité et de la sévérité des infections. |
DONNÉES ÉPIDÉMIOLOGIQUES
▶ Responsable d’infections communautaires et d’infections associées aux soins (IAS) : principale bactérie identifiée dans le cadre d’IAS (22 % des cas).
▶ Principal agent pathogène responsable d’infections urinaires communautaires ou associées aux soins.
▶ Second agent pathogène des méningites du nouveau-né de moins de 1 mois (environ 30 % des cas).
PHYSIOPATHOLOGIE ET MANIFESTATIONS CLINIQUES
HABITAT
Bactérie commensale du tube digestif de l’Homme et des animaux (mammifères, oiseaux) et témoin de contamination fécale de l’environnement (eaux de baignade, aliments).
PHYSIOPATHOLOGIE
Les infections engendrées sont d’origine endogène (le patient est infecté par une souche qu’il héberge dans son tube digestif) ou exogène (apport extérieur de la souche pathogène).
▶ Infections d’origine endogène : développement à partir du microbiote digestif humain comme c’est le cas pour les infections intra-abdominales mais aussi les infections urinaires avec une colonisation du tractus urinaire par une souche uropathogène d’origine digestive par voie ascendante.
▶ Diarrhées infectieuses aiguës : développement le plus souvent suite à une ingestion d’eau ou d’aliments contaminés. E. coli peut être associée à des infections liées au péril fécal dans les pays en voie de développement, ou à des contaminations d’origine alimentaire dans les pays industrialisés.
Le mécanisme physiopathologique des infections varie selon les facteurs de virulence produits :
– mécanisme toxinique : toxine responsable de diarrhées sécrétoires ou aqueuses, afébriles (syndromes cholériformes) : ECET, ECEA, ou de diarrhées pouvant être sanglantes et se compliquer d’un syndrome hémolytique et urémique (SHU), ou d’un purpura thrombotique thrombocytopénique (PTT) : ECEH.
– mécanisme entéro-invasif (syndrome dysentérique) : ECEI. Après adhésion, envahissement de la cellule, lyse du phagosome, déplacement intracellulaire et envahissement des cellules adjacentes.
– altérations des microvillosités et perturbations du fonctionnement de la muqueuse digestive : ECEP (effacement des microvillosités et formation de piédestaux) et ECAD (allongement des microvillosités).
▶ À partir de ces foyers primaires d’infection (urinaire ou digestif), peuvent survenir des bactériémies avec risque de sepsis et de survenue de choc septique ou endotoxinique (l’endotoxine, lipide A du LPS, est un médiateur pro-inflammatoire extrêmement puissant présent dans la paroi des bactéries Gram négatif).
▶ Les méningites se développent après une phase de bactériémie à point de départ urinaire ou digestif le plus souvent. La capsule polysaccharidique permet l’échappement aux mécanismes de défense de l’hôte.
PRINCIPALES MANIFESTATIONS CLINIQUES
▶ Principal agent d’infections urinaires (souches uropathogènes) : cystites, pyélonéphrites, prostatites.
▶ Diarrhées infectieuses aiguës (souches appartenant à différents entéropathovars) :
▪ ECET : diarrhée aqueuse sans invasion de la muqueuse touchant principalement les enfants dans les pays en voie de développement (PVD) mais aussi diarrhée du voyageur ou « turista » ;
▪ ECEA : diarrhée aqueuse aiguë ou persistante sans invasion de la muqueuse dans les PVD et chez les immunodéprimés dans les pays industrialisés ;
▪ ECEH : toxi-infection alimentaire collective (TIAC, maladie à déclaration obligatoire) ou cas isolés dans les pays industrialisés ; diarrhée pouvant être sanglante sans invasion de la muqueuse et pouvant, dans certains cas, se compliquer de SHU et de PTT ;
▪ ECEI : diarrhée sanglante avec invasion de la muqueuse, syndrome dysentérique proche des shigelloses, surtout dans les PVD ;
▪ ECEP : diarrhée aqueuse sans invasion de la muqueuse chez les enfants de moins de 2 ans dans les PVD et, dans les pays industrialisés, au sein de collectivités (écoles, crèches…) ;
▪ ECAD : diarrhée aqueuse chez les enfants.
▶ Infections intra-abdominales : péritonites, infections des organes intra-abdominaux…
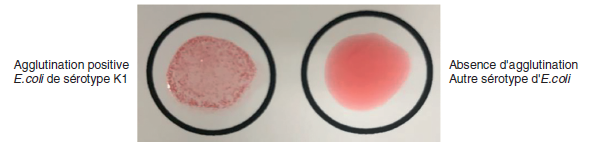
▶ Méningites néonatales (environ 80 % sont dues à E. coli de sérotype K1).
▶ Bactériémies : le plus souvent à point de départ urinaire ou digestif.
▶ Autres : pneumopathies, surinfections de plaies chirurgicales…
FACTEURS DE RISQUE
Les facteurs de risque sont distincts selon l’infection considérée (se référer aux chapitres spécifiques).
▶ Infections urinaires : femme, facteurs hormonaux (grossesse, oestro-progestatifs, ménopause), sonde urinaire, anomalie anatomique de l’arbre urinaire, diurèse faible, mode de vie.
▶ Diarrhées infectieuses aiguës : voyage (ECEI, ECET), consommation d’aliments contaminés (viande hachée crue ou mal cuite, lait cru, légumes crus…) (ECEH).
▶ IAS : hospitalisation (services à risque élevé d’IAS), sondage urinaire, intubation endotrachéale…
| Points clés ● Responsable d’infections communautaires, E. coli est également la principale bactérie responsable d’infections associées aux soins. ● Les infections sont d’origine endogène ou exogène. ● E. coli engendre des infections urinaires, des diarrhées infectieuses aiguës dont le mécanisme physiopathologique et la présentation clinique diffèrent selon le pathovar impliqué, d’autres infections digestives, des méningites néonatales et des bactériémies. |
DIAGNOSTIC
DIAGNOSTIC DIRECT
EXAMEN DIRECT
La présence de bacilles Gram négatif (BGN) de morphologie évocatrice (droit) peut faire suspecter une infection par E. coli lors de l’examen d’un liquide céphalo-rachidien (LCR), d’un échantillon d’urine en cas de réalisation d’une coloration de Gram, de selles (microbiote déséquilibré avec prédominance de BGN).
CULTURE ET IDENTIFICATION
Culture
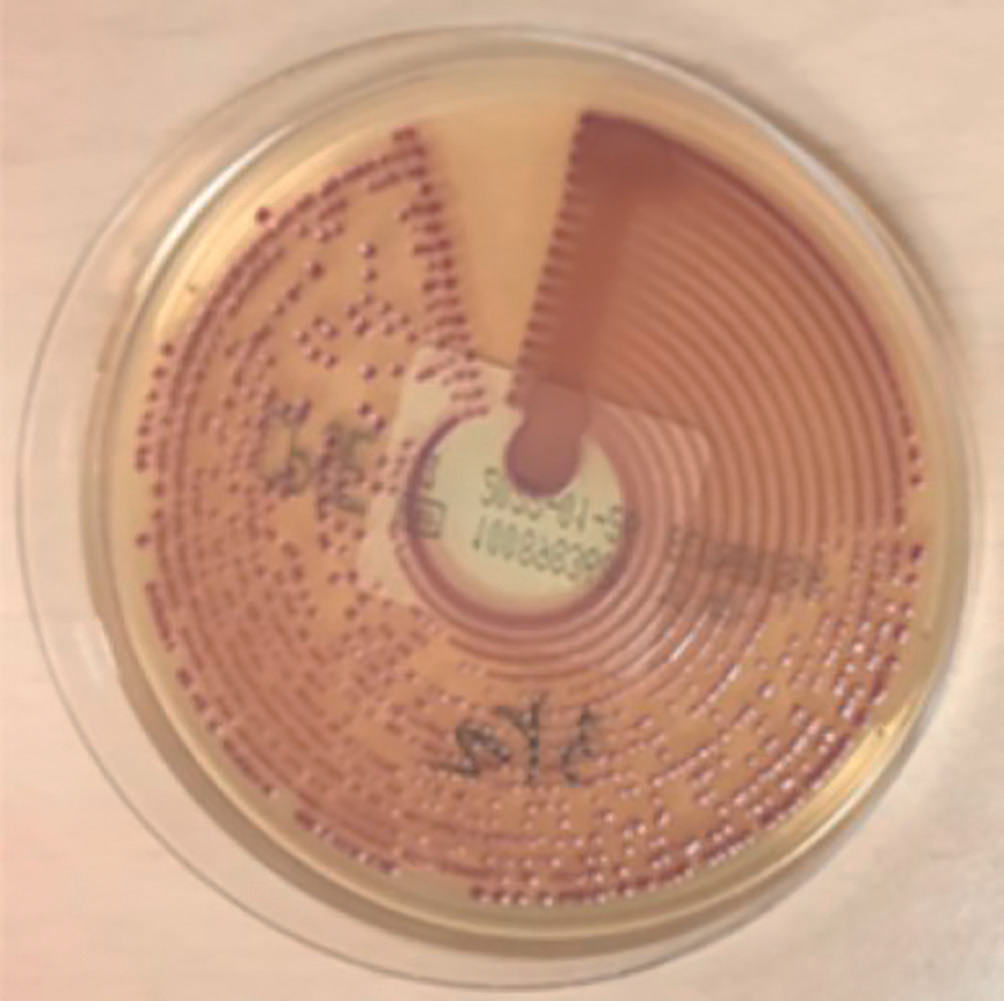
Bactérie non exigeante, la culture est possible sur milieu ordinaire, en atmosphère normale. E. coli est toutefois le plus souvent cultivée sur des milieux sélectifs pour les bacilles à Gram négatif non exigeants contenant du lactose comme le milieu de MacConkey (figure II.4.1) ou Drigalski.
Cas particulier : un milieu de MacConkey au sorbitol peut être utilisé pour rechercher ECEH O157:H7 qui est détecté via l’absence de fermentation du sorbitol dans les selles ou les aliments.
Urines : culture le plus souvent réalisée sur un milieu chromogène (type CPS®) sur lequel les colonies présentent une coloration rose caractéristique (activité bêtaglucuronidase) qui permet l’identification directe d’E. coli, sans réalisation de test complémentaire (figure II.4.2).
Identification
▶ Bactérie possédant une catalase mais pas de cytochrome oxydase.
▶ Bactérie fermentant le lactose (colonies roses sur milieu de MacConkey, figure II.4.1, oranges sur milieu de Drigalski).
▶ Bactérie produisant de l’indole.
▶ Bactérie possédant un nitrate réductase (caractéristique mise à profit pour le dépistage des infections urinaires par bandelettes réactives).
▶ Identification d’espèce après culture : spectrométrie de masse (attention : non-différentiation d’E. coli et de Shigella sp. par cette méthode) ou détermination du profil métabolique de la bactérie (ex. galerie d’identification miniaturisée d’identification biochimique API® 20E (figure II.4.3), cartes Vitek).
▶ Identification du sérotype (ou sérotypage) basée sur la détection des antigènes O (paroi), H (flagelles) et/ou K (capsule) (agglutination). Le sérotypage est réalisé pour identifier E. coli K1(figure II.4.4) et les sérotypes d’ECEH.
▶ Identification du pathovar : détection des gènes codant les différents facteurs de virulence par amplification génique spécifique.
c) Autres méthodes de détection
Identification indépendante de la culture
▶ Biologie moléculaire (PCR) directement à partir d’un échantillon biologique ;
▶ Exemples des approches syndromiques du diagnostic des méningites et des diarrhées infectieuses aiguës (identification des entéropathovars par détection des gènes codant les différents facteurs de virulence directement à partir des selles) ;
▶ Méthode immunochromatographique à partir des selles (toxines d’ECEH).

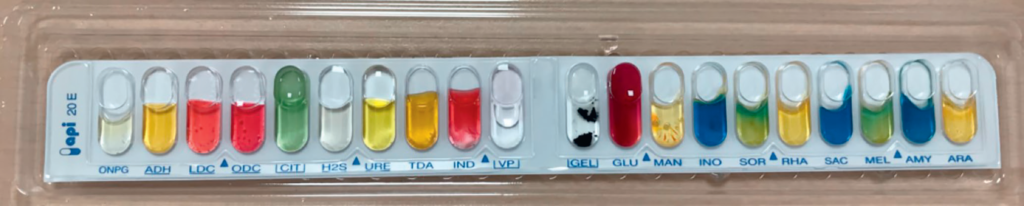
Production d’indole : visualisée par la coloration rose après révélation dans la cupule IND ; nitrate réductase : visualisée par la coloration rouge dans la cupule GLU après révélation.
DIAGNOSTIC INDIRECT
Sérodiagnostic exceptionnellement réalisé (diagnostic rétrospectif de cas évoquant une infection par ECEH pour lesquels les autres tests diagnostiques n’ont pas été contributifs ou n’ont pas été réalisés).
| Points clés ● Bacille à Gram négatif non exigeant. ● Culture réalisée sur des milieux chromogènes (urines) sur milieux non sélectifs ou sur des milieux sélectifs des bacilles à Gram négatif de type MacConkey (autres échantillons biologiques). ● Caractéristiques : absence d’oxydase, présence d’un nitrate réductase, production d’indole. ● Identification d’espèce : réalisée directement par observation de la couleur des colonies sur milieu chromogène, par spectrométrie de masse (attention à l’absence de différentiation avec les shigelles) ou par ensemencement d’une galerie d’identification biochimique. ● Identification devant parfois être complétée (certains cas de diarrhées infectieuses aiguës, méningites néonatales) par un sérotypage ou par la recherche des gènes codant les facteurs de virulence (identification du pathovar). |
SENSIBILITÉ AUX ANTIBIOTIQUES ET ANTIBIOGRAMME
▶ E. coli est naturellement sensible aux antibiotiques actifs sur les bacilles à Gram négatif.
▶ E. coli possède une céphalosporinase naturelle de bas niveau (groupe 1 des entérobactéries) sans impact sur l’interprétation de la sensibilité aux aminopénicillines.
▶ La résistance acquise aux bêtalactamines est fréquente, le plus souvent de type enzymatique par :
▪ production de pénicillinase (bas ou haut niveau de production) sensible aux inhibiteurs ;
▪ production de pénicillinase de type TEM résistante aux inhibiteurs de bêta-lactamases (phénotype TRI) ; ▪ hyperproduction de la céphalosporinase naturelle ou acquisition d’une céphalosporinase ;
▪ production de bêta-lactamase à spectre étendu (BLSE) (définissant une bactérie multirésistante ou BMR) ;
▪ production de carbapénémase (définissant une bactérie hautement résistante émergente ou BHRe).
▶ L’acquisition de résistance aux autres familles d’antibiotiques est également fréquente, par exemple aux fluoroquinolones par mutations affectant la cible (ADN gyrase) ou par efflux.
| Points clés ● E. coli est naturellement sensible aux antibiotiques actifs sur les bacilles à Gram négatif malgré la production à bas niveau d’une céphalosporinase naturelle. ● La résistance acquise peut concerner plusieurs familles d’antibiotiques au premier plan desquelles les bêta-lactamines qui peuvent être inactivées par différentes enzymes. ● Des souches multirésistantes (BMR) par production de BLSE et des souches hautement résistantes émergentes (BHRe) par production de carbapénémase sont observées. |
TRAITEMENT
Le traitement antibiotique, lorsque celui-ci est nécessaire, dépend du site de l’infection, de la présentation clinique, des circonstances de survenue (infection communautaire ou infection associée aux soins) et du terrain ; le traitement probabiliste devra être adapté aux résultats de l’antibiogramme.
a) Infections urinaires : se référer au chapitre spécifique ; le traitement antibiotique dépend du type d’infection (cystite, pyélonéphrite, prostatite) et du terrain (femme enceinte, homme).
b) Diarrhées infectieuses aiguës : le traitement dépend de l’étiologie de la diarrhée et du mécanisme physiopathologique sous-jacent. Il convient dans tous les cas de corriger ou prévenir la déshydratation. À traiter selon les cas :
▶ diarrhées dues à un entéropathovar producteur de toxines (ECET, ECEA et ECEH) ou perturbant l’intégrité des microvillosités (ECEP, ECAD) : traitement symptomatique (réhydratation et rééquilibrage hydroélectrolytique). L’antibiothérapie n’est pas recommandée ;
▶ diarrhées dues à ECEI : réhydratation éventuellement associée à une antibiothérapie probabiliste : azithromycine (enfants) ou fluoroquinolone (3 jours), céphalosporine de 3e génération (C3G) en cas de bactériémie. Les antipéristaltiques sont contre-indiqués.
c) Bactériémie : C3G (céfotaxime ou ceftriaxone) ou fluoroquinolone en cas d’allergie aux bêta-lactamines. L’association à un aminoside (amikacine) sera réservée aux cas les plus sévères (sepsis, choc septique) et au contexte nosocomial (bactéricidie rapide, élargissement du spectre).
d) Méningite néonatale : le traitement, d’une durée de 21 jours, associe une C3G (céfotaxime ou ceftriaxone) et un aminoside (gentamicine) durant les premiers jours du traitement, par voie intraveineuse (les corticostéroïdes ne sont pas utilisés dans le traitement des méningites néonatales dues à E. coli).
PRÉVENTION
Les mesures préventives des infections dues à E. coli ne sont pas spécifiques mais correspondent à celles, plus générales, du type d’infection engendrée (se référer aux chapitres spécifiques).
a) Infections urinaires : règles hygiéno-diététiques dont l’hydratation, règles d’hygiène intime, prévention et traitement de la constipation et mesures spécifiques chez les patients sondés.
b) Diarrhées infectieuses aiguës : mesures d’hygiène collective et individuelle : lutte contre le péril fécal ; hygiène des mains, de l’eau et de l’alimentation, contrôle de la chaîne alimentaire… Les cas groupés d’infections d’origine alimentaire, principalement dues à ECEH, font l’objet d’une déclaration obligatoire comme toutes les toxi-infections alimentaires collectives, ce qui permet de conduire une enquête épidémiologique visant à identifier l’aliment contaminant et à le retirer du marché.
c) Infections associées aux soins : respect des mesures d’hygiène et isolement des patients colonisés ou infectés.
| Points clés ● Traitement basé sur une antibiothérapie adaptée au type d’infection et au terrain. Il peut être uniquement symptomatique dans la majorité des diarrhées infectieuses aiguës. ● Mesures préventives : non spécifiques, elles correspondent à celles plus générales du type d’infection engendrée (infections urinaires ou diarrhées infectieuses aiguës) et, à ce titre, incluent principalement des règles d’hygiène individuelle, alimentaire et/ou collective. |
