DÉFINITION
Le terme d’infection sexuellement transmissible (IST) remplace le terme de maladie sexuellement transmissible (MST) car de nombreuses infections sont asymptomatiques. Leur fréquence est en augmentation (voir fiches par pathogène).
▶ Transmission par tout type de rapports sexuels.
▶ Symptomatologie au niveau des zones de contact (voies génitales, anales et orales) et/ou disséminée.
▶ Complications : infections génitales hautes (IGH), possibles séquelles fonctionnelles (infertilité) ou infections généralisées pouvant engager le pronostic vital.
PRINCIPAUX AGENTS ÉTIOLOGIQUES ET TRANSMISSION
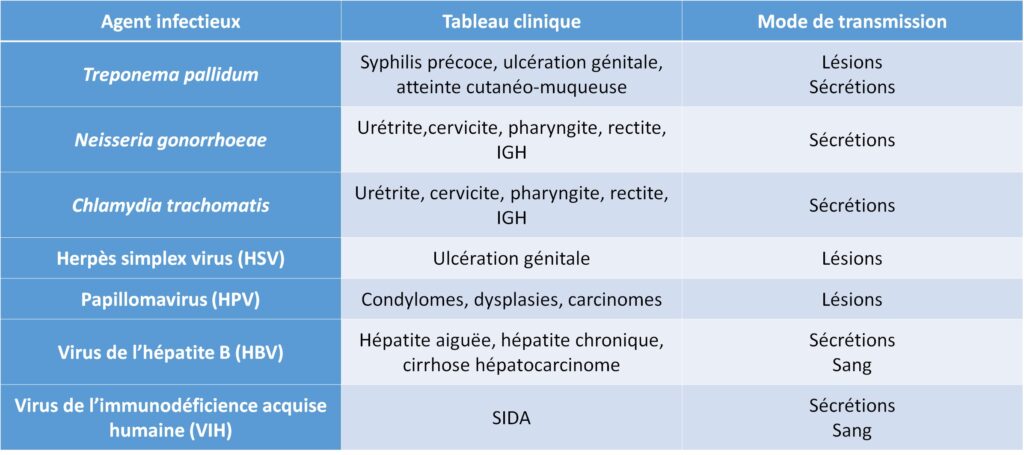
Il peut s’agir de bactéries ou de virus (tableau I.6.1).
Virus de l’hépatite A et de l’hépatite C : pas classiquement transmis par voie sexuelle, sauf dans le contexte HSH (hommes ayant des rapports sexuels avec les hommes) ; ils ne seront pas développés ici.
▶ Tous les agents responsables d’IST sont strictement humains.
▶ La plupart se multiplient en intracellulaire sauf Treponema. pallidum.
▶ Ils sont transmissibles de la mère à l’enfant au moment de l’accouchement ou par voie transplacentaire (T. pallidum).
Tableau I.6.1 Principaux agents infectieux des IST bactériennes et virales et tableau clinique.
FACTEURS DE RISQUE D’IST
▶ Multiplicité des partenaires, nouveau partenaire, activité sexuelle précoce, antécédent d’IST.
▶ Précarité socio-économique.
▶ Âge (habituellement <25 ans).
▶ Prostitution, population carcérale.
▶ Addictions (tabac, drogue, alcool, « chemsex »).
PRÉSENTATIONS CLINIQUES ET COMPLICATIONS
Les IST sont souvent asymptomatiques, elles peuvent être diagnostiquées à l’occasion d’un dépistage, à un stade précoce mais également lorsque des complications surviennent.
MANIFESTATIONS GÉNITALES
ULCÉRATIONS GÉNITALES
Perte de substance muqueuse et/ou cutanée, unique ou multiple, localisée aux organes génitaux.
Les étiologies infectieuses les plus fréquentes en France métropolitaine sont :
▶ herpès génital (HSV1, HSV2) ;
▶ syphilis (T. pallidum) ;
▶ lymphogranulomatose vénérienne (LGV) ou maladie de Nicolas-Favre (C. trachomatis de génotypes L1 à L3).
URÉTRITES, CERVICITES ET AUTRES MANIFESTATIONS GÉNITALES DES IST
Urétrites
Inflammation de l’urètre.
Étiologies infectieuses : N. gonorrhoeae, C. trachomatis.
D’autres pathogènes existent comme les mycoplasmes* mais ne seront pas traités ici.
Manifestations cliniques : écoulement ± abondant aspect variable selon le pathogène, purulent (jaunâtre ou blanchâtre) pour le gonocoque, clair classiquement pour C. trachomatis, séreux, voire hémorragique, brûlures ou douleurs mictionnelles, dysurie et prurit.
Cervicites ou endocervicites
Inflammation de l’endocol.
Étiologies infectieuses : C. trachomatis et N. gonorrhoeae.
Manifestations cliniques : écoulement purulent ou muco-purulent à l’orifice cervical et/ou col inflammatoire et hémorragique au contact. L’aspect de l’écoulement est variable selon le pathogène.
Complications des urétrites et des cervicites
N. gonorrhoeae :
▶ chez l’homme : prostatite, orchiépididymite ;
▶ chez la femme : bartholinite, endométrite, salpingite, pelvipéritonite ;
▶ dans les 2 sexes : bactériémie avec signes cutanés (exceptionnelle), arthrite septique (rare)…
C. trachomatis :
▶ chez l’homme : prostatite, orchiépididymite ;
▶ chez les femmes, salpingite, douleurs pelviennes chroniques, stérilité tubaire, grossesse extra-utérine, syndrome de Fitz-Hugh-Curtis (périhépatite) ;
▶ dans les 2 sexes : arthrite réactionnelle, syndrome de Fiessinger-Leroy-Reiter (urétrite + polyarthrite + conjonctivite).
Principales manifestations cliniques des papillomavirus (HPV)
HPV à tropisme muqueux : infections asymptomatiques, infections bénignes et cancers (génotypes à haut risque oncogène notamment 16 et 18) :
▶ condylomes ;
▶ dysplasies intraépithéliales classées en 3 stades (CIN [Cervical Intra-Epithelial Neoplasia] 1 à 3), évolution vers les stades 2 et 3 uniquement pour les génotypes à haut risque oncogène ;
▶ néoplasies (génotypes à haut risque oncogène) : cancer du col de l’utérus +++, de la marge anale ++, du rectum, de la vulve, du vagin, du pénis, oropharyngé.
MANIFESTATIONS EXTRAGÉNITALES
HBV : infection aiguë souvent asymptomatique, hépatite aiguë, hépatite chronique (10 % des cas) pouvant évoluer vers la cirrhose et l’hépatocarcinome.
HIV : primo-infection asymptomatique à type de syndrome pseudo-grippal.Évolution vers stade SIDA : infections opportunistes ou cancers en fonction du taux de LT CD4 +.
Autres micro-organismes :
C. trachomatis et N. gonorrhoeae : pharyngite, conjonctivite, arthrite ;
T. pallidum : neurosyphilis, syphilis secondaire (atteintes cutanéo-muqueuses) et tertiaire (atteinte cardiaque, muqueuse, neurologique).
DIAGNOSTIC BIOLOGIQUE
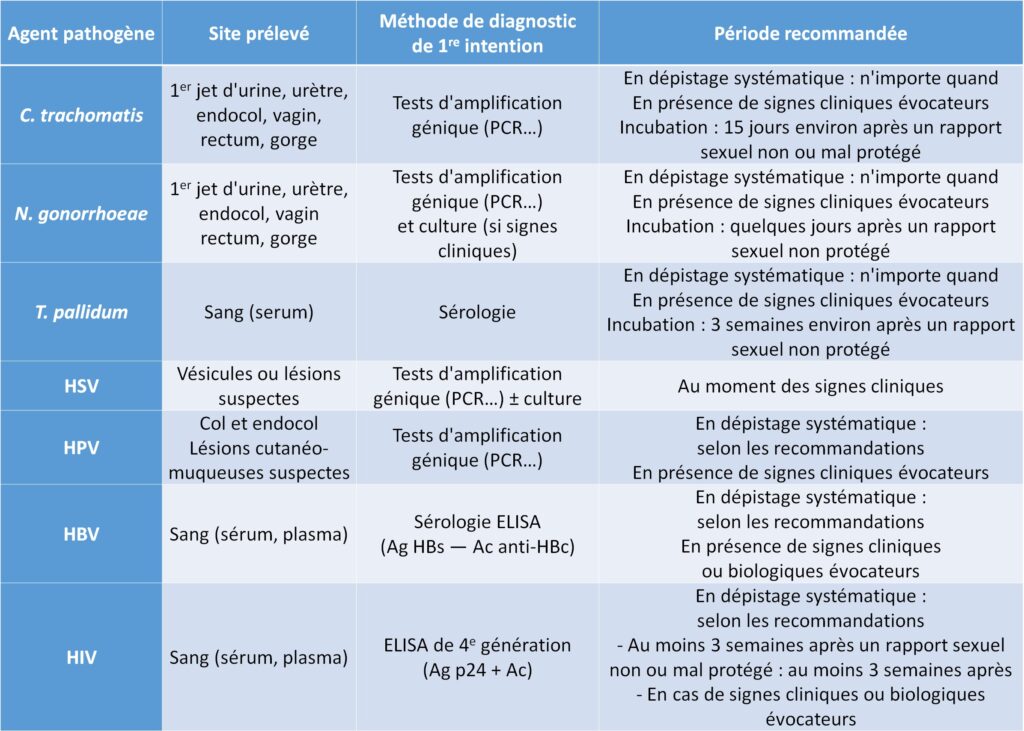
La démarche diagnostique dépend du pathogène suspecté (durée de la période d’incubation…), de la présence ou non de signes cliniques (dépistage ou diagnostic d’une infection avérée), des antécédents du patient, du type d’échantillon. La recherche des différents pathogènes est indispensable (co-infections fréquentes), y compris chez le ou les partenaires (tableau I.6.2).
Tableau I.6.2 Principaux sites anatomiques prélevés, méthode et moment du diagnostic selon le pathogène.
TRAITEMENT
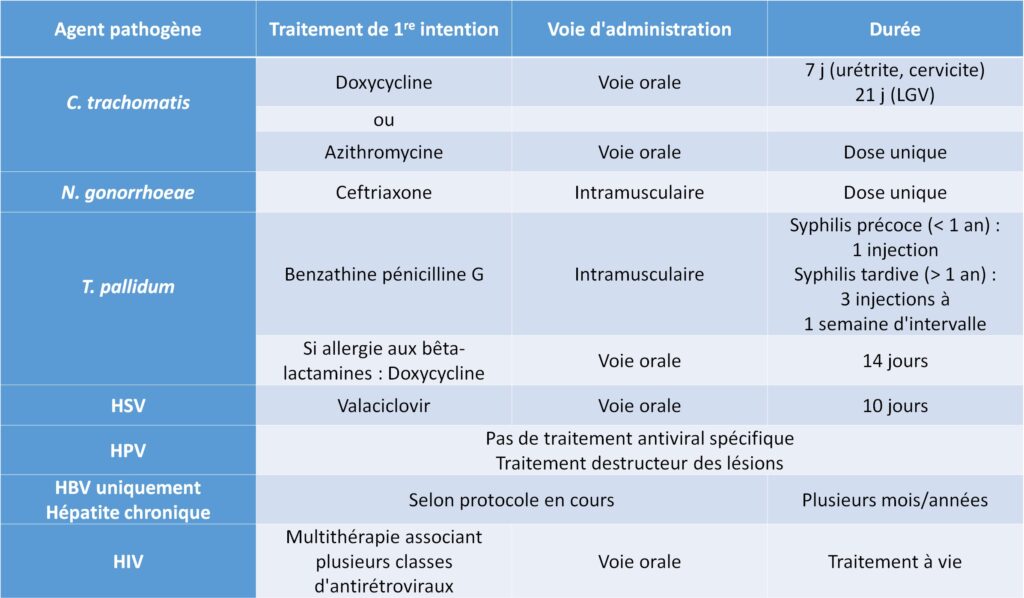
Le traitement du ou des pathogènes en cause inclut celui du ou des partenaires. Il s’accompagne de recommandations d’abstinence sexuelle ou de rapports protégés (préservatifs). Les traitements seront abordés dans les chapitres spécifiques et sont synthétisés dans le tableau I.6.3.
Tableau I.6.3 Traitement de 1ère intention des différentes IST.
PRÉVENTION
La prévention des infections sexuellement transmissibles d’origine bactérienne et virale repose sur la prévention primaire et secondaire :
▶ Avant tout sur la protection des rapports sexuels : préservatifs externes ou internes.
▶ Dépistages réguliers si rapports non protégés, en cas de doute, avant d’arrêter le préservatif avec un nouveau partenaire ou si le (la/les) partenaire(s) est (sont) porteur(s) d’une IST. Tous les trois mois pour un HSH, ou tous les ans pour les personnes originaires de pays à forte prévalence d’infection à HIV notamment d’Afrique subsaharienne et des Caraïbes, ou pour les usagers de drogues par voie intraveineuse. Par ailleurs, un dépistage peut être proposé en cas de diagnostic d’autre IST, en cas de grossesse, lors d’une interruption volontaire de grossesse ; dépistage systématique de C. trachomatis chez toutes les jeunes femmes de 15 à 25 ans, recommandé par la HAS.
▶ Vaccination uniquement disponible pour HBV et HPV ;
▶ Cas particulier de la prévention de l’infection par le HIV repose sur :
▪ la prévention pré-exposition, (PrEP) : l’association ténofovir/ emtricitabine est utilisée dans ce type de prévention pour les adultes à haut risque de contamination ;
▪ un traitement post-exposition (TPE) : elle consiste en l’administration d’une association d’antirétroviraux, doit être commencée moins de 4 h après l’exposition et pour une durée variable selon le contexte (4 jours à 1 mois).
