Le rôle majeur du système immunitaire est d’assurer la défense de l’organisme face aux agressions extérieures. Les infections constituent donc logiquement la principale expression des déficits de l’immunité. Chez les patients immunodéprimés, les infections sont fréquentes, sévères, souvent atypiques ou paucisymptomatiques (souvent limitées à une hyperthermie) et peuvent entraver rapidement le pronostic vital.
ORIENTATION DE LA RÉPONSE IMMUNE
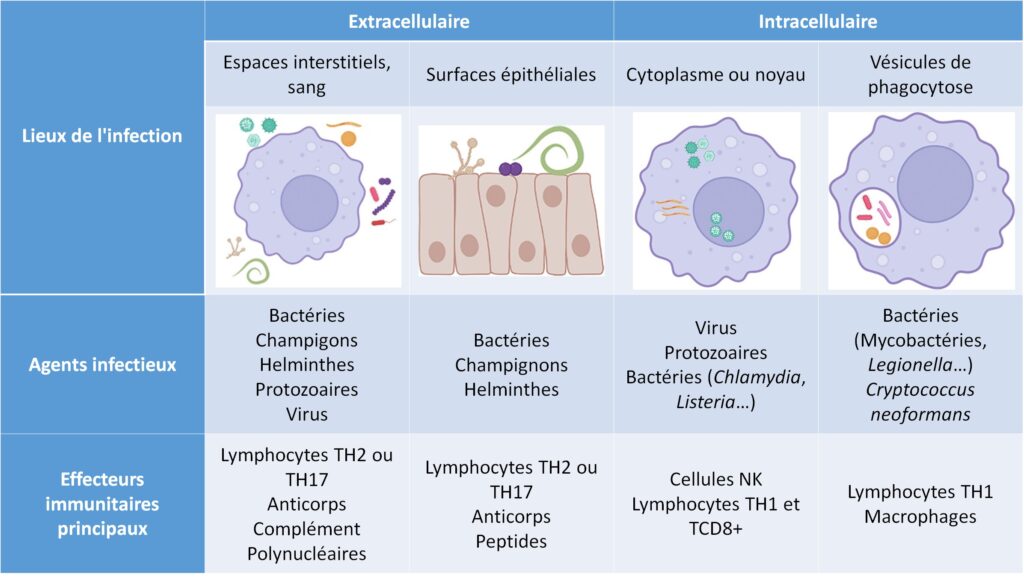
L’orientation de la réponse immunitaire permet à l’organisme de générer rapidement un nombre suffisant d’effecteurs immunitaires, capables de limiter spécifiquement et sélectivement la multiplication de l’agent pathogène impliqué. L’orientation se fait dès les premières phases de la réponse innée, lors de l’interaction avec les cellules dendritiques (ou macrophages). Elle dépend du ou des récepteurs cellulaires activés par l’agent infectant ou par un de ses composants, et donc des cytokines secrétées initialement. Elle diffère donc selon la nature de l’agent pathogène et selon le site de l’infection (tableau I.9.1). En fonction du type d’atteinte de l’immunité, le type de complication infectieuse sera donc différent.
Tableau I.9.1 Orientation de la réponse immunitaire selon la nature de l’agent pathogène et la localisation de l’infection.
PRINCIPAUX CONTEXTES D’IMMUNODÉPRESSION
DÉFICITS IMMUNITAIRES CONGÉNITAUX
Ces déficits primaires et héréditaires, rares mais souvent graves, s’expriment dans la petite enfance. Ils peuvent toucher :
▶ les grandes voies de la réponse immune (notamment déficits combinés Déficit immunitaire combiné sévère = SCID ou agammaglobulinémies…) ;
▶ ou une voie particulière (ex. encéphalite herpétique par déficit sur une voie de signalisation de l’IFN-alpha).
DÉFAILLANCES DES BARRIÈRES NATURELLES
Les barrières anatomiques constituent la première ligne de défense contre un agent infectieux. Les principales défaillances à l’origine de problèmes infectieux concernent la peau (brûlures étendues) et les dysfonctions spléniques (splénectomies et asplénies fonctionnelles au décours des hémoglobinopathies : drépanocytoses, thalassémies…).
DÉFICITS IMMUNITAIRES MÉDICAMENTEUX
Certains traitements génèrent un déficit immunitaire plus ou moins important. Il existe plusieurs classes thérapeutiques concernées, en fonction du mécanisme d’action et des indications.
1. Les traitements immunosuppresseurs.
Ils sont le plus souvent utilisés en prévention de la réaction allogénique, pour éviter le rejet du greffon dans le cas des allogreffes d’organe solide ou la réaction du greffon contre l’hôte (GvH) dans les cas des allogreffes de cellules souches hématopoïétiques. Ils sont requis pour la prise en charge de certaines maladies auto-immunes sévères, lorsque les autres thérapeutiques sont en échec.
Ils ont une action antiproliférative sur les lymphocytes et/ou diminuent les effets de l’IL-2 (interleukine 2), donc limitent l’expansion clonale. Leur action limite plus particulièrement la prolifération des lymphocytes T CD8 + (lymphocytes T cytotoxiques) et des lymphocytes CD4 + de type TH1.
2. Les traitements immunomodulateurs.
Il s’agit essentiellement des corticothérapies au long cours, administrées seules ou en complément des traitements immunosuppresseurs. Les mécanismes de l’immunomodulation sont complexes et mal connus. On observe notamment une diminution de la phagocytose et une modification du trafic cellulaire.
3. Les biothérapies ciblées sur certaines cytokines (Ac [anticorps] anti-TNF alpha par exemple) ou sur certains effecteurs (Ac anti-CD20 par exemple).
4. Les chimiothérapies anticancéreuses, dont certaines induisent une neutropénie par hématotoxicité.
DÉFICITS IMMUNITAIRES TRANSMIS : INFECTION PAR LE HIV (VIRUS DE L’IMMUNODÉFICIENCE HUMAINE)
▶ Lymphopénie T CD4 (cellule cible principale du virus) associée à un épuisement progressif du système immunitaire, car mutations permanentes du virus (échappement à l’action des effecteurs immunitaires).
▶ Le risque infectieux est directement lié au taux résiduel de lymphocytes T CD4 + dans le sang périphérique.
DÉFICITS IMMUNITAIRES MULTIFACTORIELS : COMBINAISON DE PLUSIEURS MÉCANISMES
1. Proliférations hématologiques cancéreuses :
▶ elles sont caractérisées par l’envahissement de la moelle osseuse par les cellules anormales, ce qui entraîne une diminution de l’hématopoïèse physiologique, et donc des cytopénies ;
▶ l’intensité du déficit immunitaire diffère en fonction de la pathologie. L’insuffisance médullaire est très marquée au cours des leucémies aiguës, avec une neutropénie majeure. Au cours des hémopathies lymphoïdes matures (myélome multiple, leucémie lymphoïde chronique), c’est l’hypogammaglobulinémie qui prédomine ;
▶ les effets cytopéniants toxiques des chimiothérapies aggravent la neutropénie.
2. Transplantation d’organes solides et allogreffes de cellules souches hématopoïétiques :
▶ la prévention de la réaction allogénique est assurée par un traitement immunosuppresseur administré à hautes doses, notamment dans les premières semaines après la greffe, auquel est parfois associé un traitement immunomodulateur par corticoïdes ;
▶ le risque infectieux varie en fonction de la période après la greffe. Il est majeur dans les premiers mois suivant la greffe et notamment dans les 4 premières semaines (se surajoutent une neutropénie initiale lors des allogreffes de CSH, en lien avec le conditionnement, et un risque bactérien post-opératoire pour les greffes d’organes solides).
AUTRES SITUATIONS D’IMMUNODÉFICIENCE
1. Maladies chroniques associées à une diminution des capacités immunitaires :
▶ diabète, éthylisme chronique, cirrhose, insuffisance rénale chronique ;
▶ associées à une altération du chimiotactisme et des mécanismes de phagocytose.
2. Immunodéficiences physiologiques :
▶ âges extrêmes de la vie (immaturité immunitaire du nouveau- né, immunosénescence chez le sujet âgé) ;
▶ grossesse.
DEUX GRANDS CATÉGORIES D’AGENTS INFECTIEUX
AGENTS QUALIFIÉS DE PATHOGÈNES
▶ Ce sont les agents infectieux dont le pouvoir pathogène s’exprime quel que soit le niveau de « compétence » du système immunitaire. Ils sont responsables des infections dites communautaires ;
▶ Chez le sujet immunodéprimé, ces infections sont volontiers récidivantes et généralement plus sévères que chez l’immunocompétent.
AGENTS DITS PATHOGÈNES OPPORTUNISTES
▶ Ce sont les agents infectieux dont le pouvoir pathogène ne s’exprime que chez le sujet immunodéprimé. Ils sont responsables des infections dites opportunistes.
Ces agents infectieux ont :
• une origine exogène, car présents dans l’environnement : Pneumocystis jirovecii, Aspergillus spp., Pseudomonas aeruginosa par exemple ;
• ou une origine endogène : virus responsables d’infections persistantes (notamment cytomégalovirus ou Toxoplasma gondii par exemple).
COMPLICATIONS INFECTIEUSES EN FONCTION DU CONTEXTE D’IMMUNODÉPRESSION
NEUTROPÉNIES
▶ Elles sont le plus souvent liées aux chimiothérapies aplasiantes et hémopathies malignes, elles peuvent également survenir dans des contextes toxiques (agranulocytoses médicamenteuses) ou génétiques ;
▶ Elles exposent aux infections par tous les agents infectieux à localisation extracellulaire, notamment aux bactéries « commensales » d’origine digestive, urinaire, respiratoire et cutanée.
DÉFICITS DE L’IMMUNITÉ HUMORALE
▶ Ils regroupent les déficits chroniques en immunoglobulines ou en complément, les asplénies/splénectomies, les proliférations de clones lymphocytaires (leucémies lymphoïdes chroniques) ou plasmocytaires (myélome multiple) et les traitements lymphodéplétants (anticorps anti-CD20).
▶ Ils exposent aux infections par des germes à localisation extracellulaire : bactéries (capsulées notamment, dont pneumocoque +++ et méningocoque), levures.
DÉFICITS DE L’IMMUNITÉ CELLULAIRE
▶ Ils sont essentiellement observés au cours de l’évolution de l’infection par le HIV et après allogreffes. Les infections sont particulièrement fréquentes et sévères, notamment lorsque le taux de CD4 est < 200/mm3.
▶ Ils exposent aux infections par des agents infectieux intracellulaires : virus ++ se multipliant au niveau du cytoplasme ou du noyau de la cellule et bactéries/parasites/agents fongiques se multipliant dans les phagocytes mononucléés (intravésiculaires) : mycobactéries, Listeria, Legionella, Toxoplasma, Pneumocystis, Cryptococcus…
PARTICULARITÉS DE LA PRISE EN CHARGE DES INFECTIONS CHEZ LE SUJET IMMUNODÉPRIMÉ
AU NIVEAU DE LA PRÉVENTION
1. Une mesure est commune à toute la population, il s’agit de la vaccination :
▶ les vaccins vivants atténués sont formellement contre-indiqués, car la défaillance du système immunitaire empêche l’organisme de contrôler la multiplication du pathogène utilisé comme vaccin, même si la souche vaccinale est peu ou pas pathogène ;
▶ les vaccins inertes sont recommandés, même si leur efficacité est diminuée dans ces populations : pneumocoque, grippe, mise à jour de tous les vaccins habituels. Les schémas vaccinaux sont différents dans ce cas par rapport à l’immunocompétent.
2. Chimioprophylaxies ciblées en cas de lymphopénies T CD4 + (très important si < 200 /mm3) :
▶ pneumocystose par cotrimoxazole ;
▶ herpès simplex et zona par valaciclovir ;
▶ cytomégalovirus par valganciclovir.
AU NIVEAU DE LA DÉMARCHE DIAGNOSTIQUE
▶ Le diagnostic biologique est indispensable pour décider du type de traitement à effectuer, car les symptômes sont souvent limités à une hyperthermie et les infections sont sévères et évoluent très rapidement (mise en jeu du pronostic vital).
▶ Il faut privilégier les méthodes de diagnostic biologique direct = mettre en évidence l’agent infectieux (par PCR [Polymerase Chain Reaction] ou par culture si c’est possible) sur un prélèvement sanguin et/ou sur un liquide biologique ou une biopsie tissulaire guidée par les symptômes observés.
▶ La recherche des anticorps (sérologie infectieuse) n’a pas ou très peu d’intérêt sauf pour déterminer le statut immunitaire et identifier ainsi les patients risquant de développer une maladie (ex. sérologie CMV [cytomégalovirus] en prégreffe chez le donneur et le receveur).
AU NIVEAU DU TRAITEMENT CURATIF
Il faut très rapidement, quand c’est possible, traiter l’infection et y associer des mesures permettant de corriger le déficit immunitaire et ainsi restaurer les capacités de défenses anti-infectieuses.
1. Traitement de la cause ou correction du déficit immunitaire :
▶ hypogammaglobulinémies : gammaglobulines IV ;
▶ neutropénies : facteurs de croissance hématopoïétiques type G-CSF ;
▶ infection par le HIV : traitements antirétroviraux ;
▶ hémopathies malignes : anticancéreux.
2. Traitement de l’infection :
▶ antibiothérapies probabilistes à large spectre dès la suspicion d’infection, puis adaptation en fonction de l’agent infectieux identifié ;
▶ antibiotiques/antifongiques/antiviraux (disponibles pour infections herpétiques et grippe).
| Points clés ● La nature des agents infectieux et leur localisation dans l’organisme orientent la réponse immunitaire spécifique. ● Le type de complication infectieuse (bactérienne, fongique et/ou virale) va dépendre de la ou des voies de la réponse immune qui sont affectées. ● Chez le sujet immunodéprimé, les infections sont sévères, de symptomatologie peu typique, et doivent être prises en charge en urgence → se méfier de toute hyperthermie chez ce type de patient. ● Le risque infectieux est majeur dans les cas suivants : déficits immunitaires primaires (congénitaux), neutropénies (< 1G/L) et lymphopénies en T CD4 (taux < 200/mm3) au cours du SIDA (syndrome d’immunodéficience acquise) ou des traitements immunosuppresseurs chez les receveurs d’allogreffes (organes solides et cellules souches hématopoïétiques). |
